Doença de Crohn – Eletivo:
As indicações para tratamento cirúrgico eletivo em Doença de Crohn são:
- Intratabilidade clínica;
- Suboclusão intestinal;
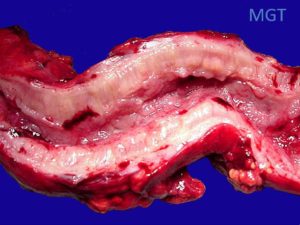
Figura 64. Diminuição da luz intestinal por espessamento da parede
Lembrar que o quadro de suboclusão intestinal pode ser devido a evolução da doença de Crohn, aparecimento de neoplasia, e outras causas, como aderências, corpos estranhos, tamponamento de perfuração, estenose de anastomose pós-operatória.
● Fístulas abdominais;
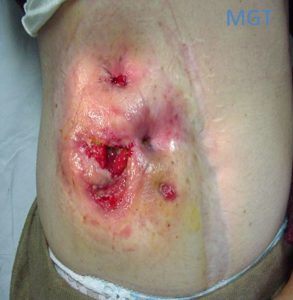
Figura 65. Fistula entero cutaneas
- Suspeita ou presença de câncer;
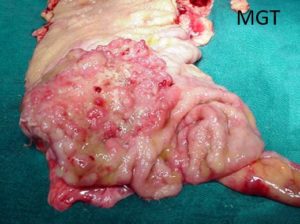
Figura 66. Neoplasia de ceco
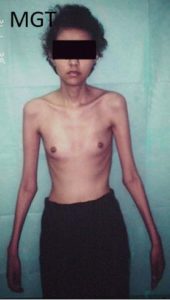
- retardo do crescimento.
Condutas:
Intestino delgado
Nas lesões de intestino delgado, realizar ressecções econômicas. Na nossa experiência, preferimos a realização de anastomoses látero-laterais. A anastomose ampla evita novos procedimentos cirúrgicos por estenose, mas não evita a recorrência da doença que é usual na linha anastomótica. A ressecção do meso que tem sido sugerida recentemente, quando realizada, deve ser feita com cautela pelo risco de necrose intestinal.
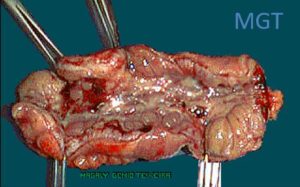
Figura 68. DC com ressecção mínima em delgado
A ressecção deve se limitar a área que determinou a operação: fístula ou estenose. O processo inflamatório será tratado ulteriormente. A anastomose pode ser feita em tecido inflamatório sem risco de maior incidência de deiscência desde que tecnicamente bem-feita.
No tratamento das fístulas, observar atentamente a presença de trajetos fistulosos insuspeitos. Muitas vezes, a eliminação de matéria fecal pela incisão que é interpretada como deiscência, é na verdade um ou mais trajetos fistulosos não identificados na cirurgia e que foram desbloqueados na dissecção.
foram desbloqueados na dissecção.
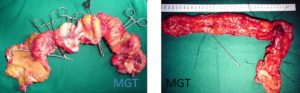
Figura 69. Exemplos de múltiplos trajetos fistulosos
Enteroplastia
Existem varias técnicas descritas. As mais frequentemente utilizadas são:
Heinicke Mikulicz
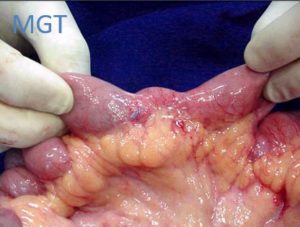
Figura 70. Exemplo de enteroplastia a Heinicke Mikulicz. (estenose de delgado.)
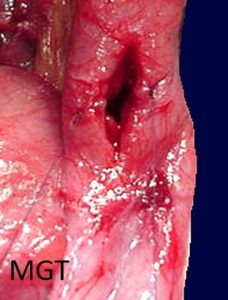
Figura 71. Exemplo de enteroplastia a Heinicke Mikulicz. (Incisão longitudinal)
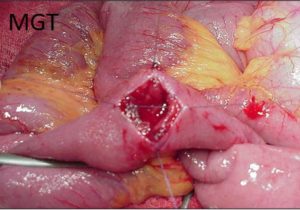
Figura 72. Exemplo de enteroplastia a Heinicke Mikulicz. (Abertura em sentido transversal)
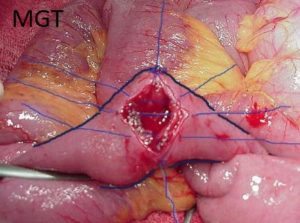
Figura 73. Exemplo de enteroplastia a Heinicke Mikulicz. (sutura com pontos separados)
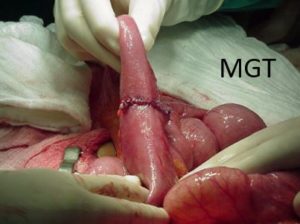
Figura 74. Exemplo de enteroplastia a Heinicke Mikulicz..( aspecto final )
Indicada nos casos de estenoses múltiplas, pacientes submetidos a ressecções previas
Contraindicada em casos de fistulas
Michelassi, 1996
Se o intestino remanescente for curto, realizar enteroplastia isoperistáltica com anastomose látero – lateral
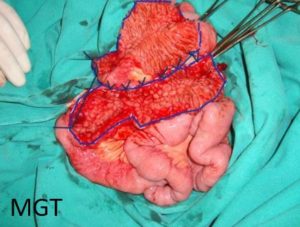
Figura 75. Exemplo da técnica de Michelassi. Abertura longitudinal de dois segmentos comprometidos
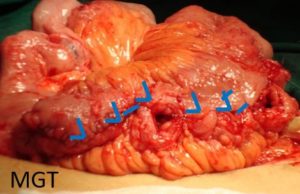
Figura 76. Exemplo da técnica de Michelassi Sutura com pontos separados.
Intestino grosso
Colectomia segmentar
Indicada em quando áreas restritas do colon estão lesadas mesmo que associadas a lesões de intestino delgado
Colectomia total com íleo-retoanastomose
Indicada quando houver colite extensa com o reto preservado e boa continência anal
Proctocolectomia total com ressecção interesfincteriana e ileostomia terminal
Indicada nas colites extensas com doença perianal grave e incontinência anal
Retocolectomia total com bolsa ileal associada ou não a ileostomia em alça
Indicada na colite universal não associada a doença perianal e sem doença em intestino delgado
Via de acesso
Laparoscópica x cirurgia aberta: ambas as vias de acesso podem ser utilizadas e dependem da habilidade do cirurgião. Provavelmente, no futuro a robótica será uma opção.
Pós operatório
O momento ideal para reintrodução da dieta depende do cirurgião e dos achados intraoperatórios.
Deambulação precoce, fisioterapia motora e respiratória.
Sugestões de leitura:
- Li G, et al. Preoperative exclusive enteral nutrition reduces the postoperative septic complications of fistulizing Crohn’s disease. Eur J Clin Nutr. 2014;68:441-446.
- Subramanian V, et al. Systematic review of postoperative complications in patients with inflammatory bowel disease treated with immunomodulators. Br J Surg. 2006;93:793-799.
- Tzivanakis A, et al. Influence of risk factors on the safety of ileocolic anastomosis in Crohn’s disease surgery. Dis Colon Rectum. 2012;55:558-562.
Tratamento cirúrgico da DC perianal
Plicomas
Quando sintomáticos podem ser removidos com incisões mínimas.
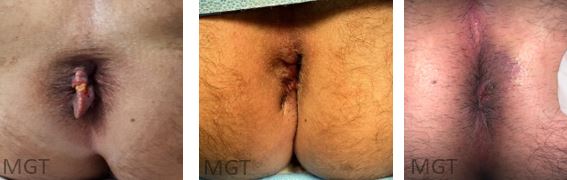
Figura 77. A. Plicoma inflamatório que se desenvolveu ao redor de sedenho previamente colocado B. Aspecto final, com retirada do sedenho e do plicoma com fechamento da incisão. C. Cicatrização após 1 semana
Fístulas anorretais e retovaginais
Existem muitas técnicas utilizadas para o tratamento das fístulas anais, mas a maioria não se mostrou eficiente na doença de Crohn.
A que utilizamos com maior frequência é a técnica em 2 tempos, com sedenho em todos os trajetos encontrados. Pode ser frouxo quando o objetivo é a manutenção da drenagem. Quando se pretende a correção da fístula, o sedenho pode ser mantido tenso e trocado sempre que necessário. A expulsão do sedenho ocorre entre 3 e 18 meses.
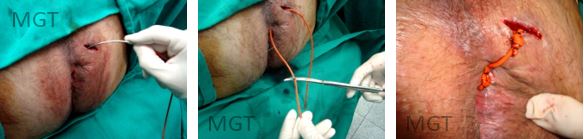
Figura 78. A. Identificação e curetagem do trajeto B. Passagem do sedenho C. Sedenho fixado
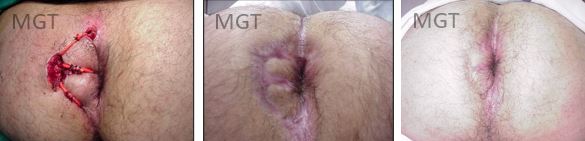
Figura 79. A. Multiplos sedenhos (podem ser passados tantos sedenhos quantos necessários) B e C. Aspecto cicatricial
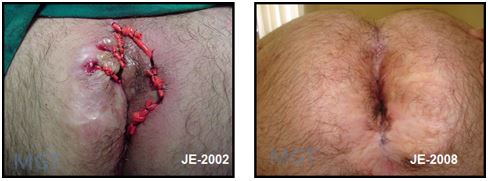
Figura 80. Resultado de tratamento de fistula perianal complexa
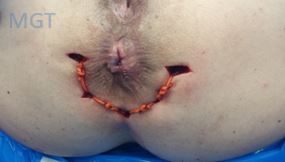
Figura 81. Fistula em ferradura
Outra opção de tratamento é a confecção de retalho mucoso sobre o orifício interno. No entanto, esta técnica só é viável com reto preservado e sem associação com outras complicações perianais.
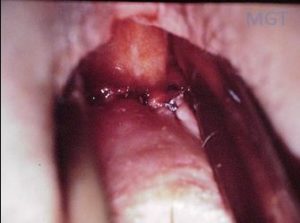
Figura 82. Retalho mucosa
Para fístulas retovaginais, retalhos mucosos ou vaginais podem ser realizados.
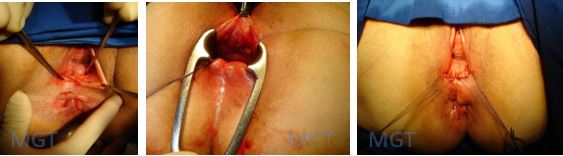
Figura 83. A. Fistula retovaginal. Identificação do trajeto B. Fechamento orifício retal com retalho mucoso C. Fechamento do orifício vaginal com retalho mucoso
Abscessos anorretais
Devem ser tratados com drenagem simples, se possível com tratamento da fístula no mesmo tempo cirúrgico.
Fissuras e Úlceras
Curetagem do leito e infiltração com corticoide.
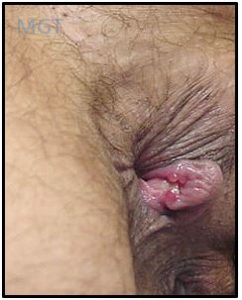
Figura 84. Fissura anal
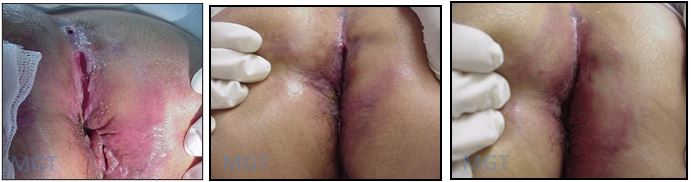
Figura 85 A. Ulcera tratada por curetagem e infiltração de corticosteroide B. Aspecto da lesão após 2 semanas C. Totalmente cicatrizada após 1 mês
Hidradenite supurativa
Trata-se de doença crônica da unidade folicular. Mais frequente na região axilar, inguinal e anogenital. Diagnóstico diferencial com Crohn ou manifestação da doença de Crohn?
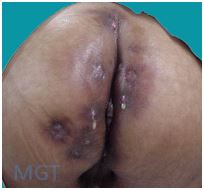
Figura 86. Hidroadenite supurativa
Estenose anal
Optamos sempre pela secção da área de fibrose, uma vez que se trata de procedimento bem controlado. A dilatação pode ser realizada, porém seu resultado é efêmero e existe o risco de laceração com perfuração. A infiltração com corticosteroide também é recomendável.
Incontinência anal
Proctectomia parcial ou total dependendo da extensão da doença no colon com ressecção inter esfincteriana e estomia terminal.
Doença perianal extensa
Neste caso múltiplos procedimentos podem ser realizados concomitantemente.
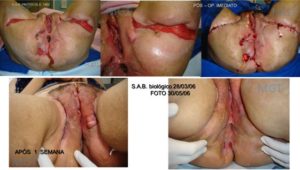
Figura 87. Resultado do tratamento de lesões múltiplas.
Não realizar estomia com o intuito de melhorar a doença perianal. O índice de complicações é elevado e a maioria das estomias em alça não consegue ser fechada, pela manutenção da doença perianal e pelo aparecimento de retite de desuso.
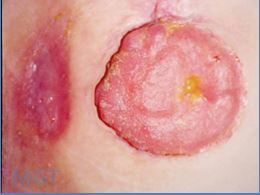
Figura 88. Estenose de ileostomia com fistula enterocutânea
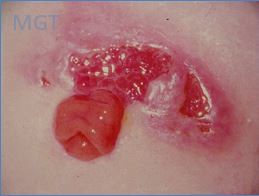
Figura 89. Pioderma gangrenoso ao redor da ileostomia
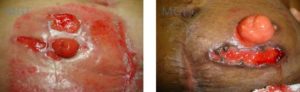
Figura 90. Pioderma Peri ostomia
Hemorroidas
Pode ocorrer erro diagnóstico entre plicomas inflamatórios e doença hemorroidária, resultando em complicações pós-operatórias pelo uso de técnica inadequada. A doença hemorroidária pode ser operada, por especialista e fora da atividade da doença. O doente deve ser alertado para a possibilidade de aparecer manifestações da doença perianal pelo Crohn não relacionada a hemorroidectomia.
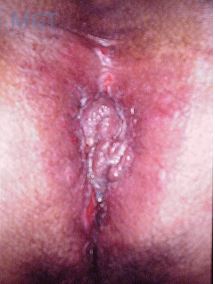
Figura 91. Plicoma inflamatorio erroneamente diagnosticado como hemorroida. Incisões não cicatrizadas. Apresentava doença colonica extensa não diagnosticada. Paciente evoluiu para protectomia.
Sugestões de leitura:
- Bolshinsky V, Church J. Management of Complex Anorectal and Perianal Crohn’s Disease. Clin Colon Rectal Surg. 2019;32(4):255-260.
- Pogacnik JS, Salgado G. Perianal Crohn’s Disease. Clin Colon Rectal Surg. 2019;32(5):377-385.
- Truong A, Zaghiyan K, Fleshner P. Anorectal Crohn’s Disease. Surg Clin North Am. 2019;99(6):1151-1162.